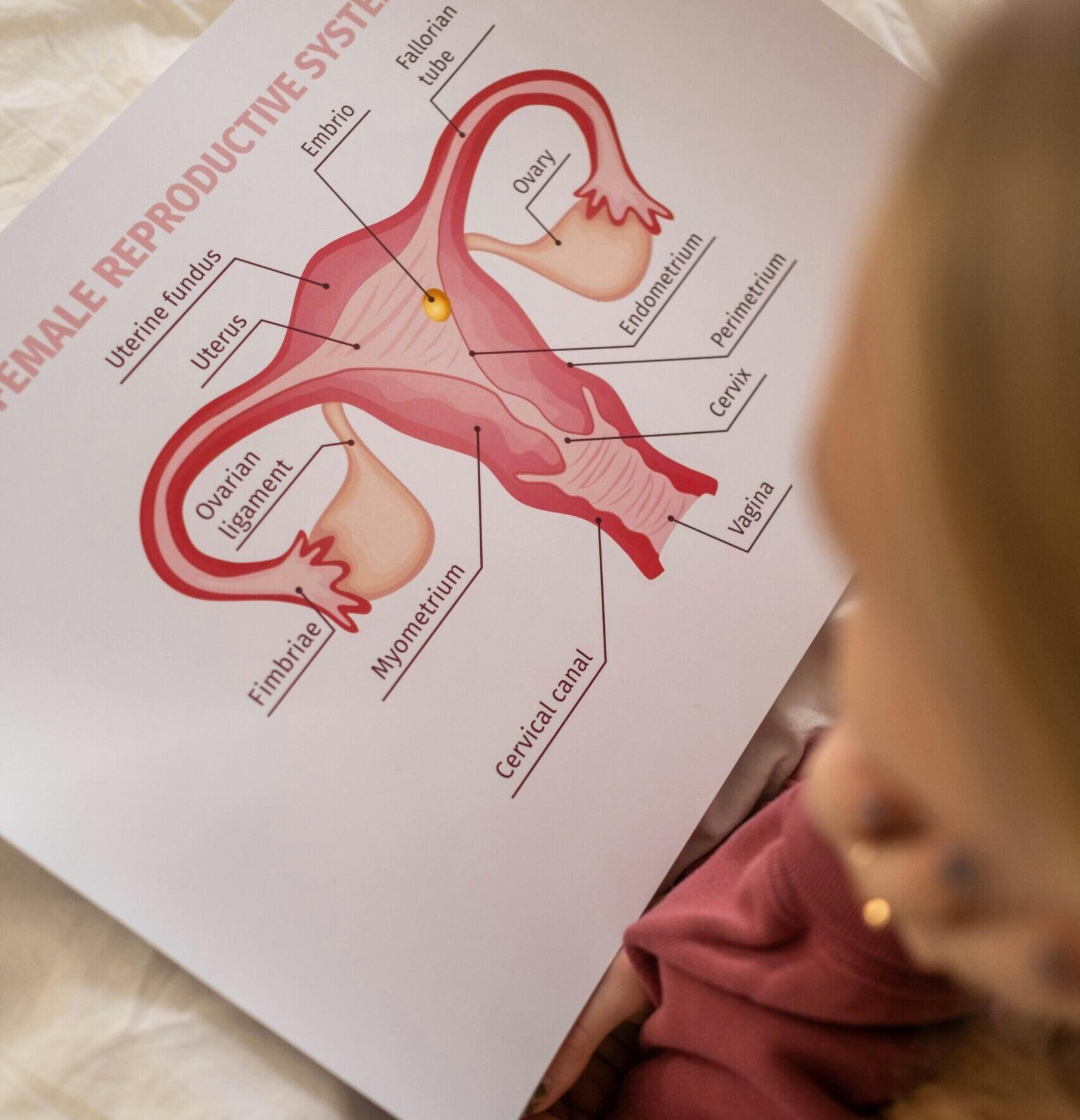
Examens, insémination, FIV, stimulation, transfert, tout le parcours PMA Solo expliqué simplement.
La PMA (procréation médicalement assistée), c’est un univers technique. Des acronymes. Des protocoles. Des décisions lourdes.
Quand on ne comprend pas, on subit.
Quand on comprend, on choisit.
Cet article est là pour ça.
Un guide clair. Structuré. Accessible. Dédié aux femmes seules en PMA
Que tu envisages une insémination artificielle, une FIV ou que tu débutes ton parcours de PMA solo, comprendre les étapes est essentiel.
Je n’entre pas les détails techniques mais je te partage tous les jargons auquel tu seras confrontée…
1.Les examens de base
Chaque femme est différente, et quand je dis ça, je ne pense à blonde/brune, ronde/fine, grande/petite… notre système reproductif est d’une merveilleuse complexité et pour te connaitre spécifiquement, ton gyneco aura besoin d’explorer ton terrain.
Les examens les plus fréquents au début de ton parcours :
- Échographie pelvienne : pour vérifier l’utérus, observer les ovaires, compter les follicules antraux : tu entendras souvent parler de CFA, ou de réserve ovarienne.
- Bilan hormonal (à faire en début de cycle) : AMH ; FSH ; LH ; Estradiol ; Progestérone ; TSH (thyroïde) ; Prolactine
- Hystérosalpingographie : radio des trompes pour vérifier qu’elles ne sont pas bouchées (surtout avant insémination).
Objectif : comprendre ton point de départ. Pour adapter la suite
2.Insémination ou FIV : quelles différences ?
C’est LA question centrale quand on veut devenir maman par PMA. C’est quoi la différence ? qu’est ce qui influence le choix pour l’une ou l’autre ?
L’insémination
Tu entendras parler d’IAC (Insémination Artificielle avec les gamètes du Conjoint) ou IAD (Insémination Artificielle avec les gamètes d’un Donneur)..
On dépose les spermatozoïdes directement dans l’utérus au moment de l’ovulation. C’est la technique qui ressemble le plus à une pratique naturelle.
Quels sont les pré requis ? on caricature souvent en disant que l’insémination est réservée aux femmes de moins de 38 ans. Mais ce qui compte surtout, quel que soit l’âge, c’est :
- Les trompes perméables
- Une réserve ovarienne correcte
- Pas de facteur d’infertilité majeur
L’insémination vs la FIV est
- Moins invasive qu’une FIV, parce que la stimulation (cf ci-dessous) est plus douce.
- Moins coûteuse. (à prendre en compte surtout en cas de PMA à l’étranger)
La FIV (fécondation in vitro)
Le principe de la FIV c’est de stimuler davantage les ovaires, pour obtenir beaucoup plus de follicules. On vient ensuite ponctionner ces follicules dans le cadre d’une intervention. Et la fécondation de l’ovocyte par le spermatozoïde se fait en laboratoire. Je détaille un peu le protocole plus loin
Si l’insémination est plutôt une pratique dite de « jeune », on fait souvent le raccourci inverse en disant que la FIV est une pratique pour les femmes d’un âge avancé. Mais techniquement, c’est plutôt la solution en cas de
- Réserve ovarienne plus faible
- Échecs d’insémination
- Pathologies gynécologiques (SOPK, endométriose, adénomyose,..)
- Besoin d’optimiser les chances rapidement
3.La stimulation ovarienne
Le principe c’est d’injecter des hormones, par piqure dans le ventre, pour stimuler les ovaires.
Le dosage et le type de protocole (agoniste/long ou antagoniste/court) est adapté à la technique choisie (FIV ou IAD), au contexte de la femme (bilans, examens), à l’historique, etc…
La stimulation est monitorée par prise de sang et échographie plusieurs fois par semaine pour surveiller la maturation folliculaire. Dans le cadre d’une IAD, on cherche à obtenir un beau follicule. Dans le cadre d’une FIV, on cherche à obtenir plusieurs follicules matures.
A ce niveau, c’est très important pour moi de te transmettre ce point de vigilance : en PMA, il existe beaucoup de trajectoires possibles pour arriver à la même destination. Si tu es en trottinette ou en camion, c’est normal de ne pas prendre le même chemin, ça ne veut pas dire que tu ne passeras pas la ligne d’arrivée avec succès ! donc ne compare pas tes dosages avec ceux d’une autre femme en PMA !
Quand une fille te dit : “ah, tu es à 150 UI d’Ovaleap ? Moi j’étais à 300 UI de Gonal quand j’ai eu ma fille” : ça ne veut rien dire, tu ne connais pas son terrain (âge, réserve ovarienne, AMH, historique, IMC,…), donc tu ne compares pas.
Dans la très grande majorité des cas : on a raison de faire confiance aux sachants. Et c’est une vraie charge mentale en moins dans ton parcours.
[👆 Ca peut arriver de ne pas avoir confiance en son équipe médicale (pour 1000 raisons différentes). Plutôt que de vouloir rester dans le contrôle, tout remettre en question, et créer de la résistance dans ton corps, il vaut mieux changer de centre, t’entourer de personnes en qui tu as confiance, pour libérer cet espace mental, et avancer avec sérénité.]
4.La ponction ovocytaire
C’est une étape charnière… elle consiste à aspirer les ovocytes, par voie vaginale, à l’aide d’une fine aiguille guidée par échographie, directement dans les follicules. Elle peut se faire sous anesthésie générale ou sous sédation.
Je dis que c’est une étape importante, parce qu’on peut constater un écart entre le nombre de follicules vus en échographies (pendant le monitoring de la stimulation) et le nombre d’ovocytes réellement ponctionnés.
Ça a été mon cas. 12 follicules aux échos. Clinique, gynécos, et moi, nous étions tous contents de ces résultats, très bons pour une femme de 40 ans. Mais à la ponction, mauvaise surprise. 9 follicules vides. Seulement 3 ovocytes ponctionnés. La douche froide ! je ne savais pas du tout que c’était possible. (possible, évidemment pas systématique)
Alors je t’informe. Parce que j’ai la conviction que quand on est informée, on est plus préparée. Parce que quand on comprend, on subit moins. Et l’accueil de la mauvaise surprise est alors moins difficile….
5.La fécondation In Vitro
FIV, ICSI, IMSI…
Encore du jargon… Pour faire court :
- Pour une FIV, on met le spermatozoïde au contact de l’ovocyte. La fécondation se fait « naturellement »
- Pour une FIV ICSI, le biologiste injecte un seul spermatozoïde directement dans l’ovocyte. Sous microscope classique (x200 à x400)
- L’IMSI c’est la version “ultra zoom” de l’ICSI. Le microscope grossit jusqu’à x6000.
En France, on utilise l’ICSI plutôt en cas de problématique spermatique. Donc rarement dans le cadre d’un don. A l’étranger, l’ICSI est quasi systématique, quel que soit la qualité du sperme.
Développement embryonnaire
Je ne rentre pas dans le détail. Je veux juste que tu comprennes le jargon. J2 J3 J5 représentent le nombre de jour après la fécondation
- J2 : l’embryon est encore à un stade précoce. Il se divise. Il avance.
- J3 : On observe la régularité des cellules, leur symétrie, la présence ou non de fragments.
- J5 : on parle de blastocyste. C’est un stade plus avancé, plus différencié. On distingue une future partie bébé et une future partie placenta.
Aujourd’hui, de nombreux centres privilégient le transfert à J5. Pourquoi ? Parce que, dans un cycle naturel, l’embryon arrive dans l’utérus autour du 5e jour. On cherche donc à reproduire au plus près la physiologie.
J’avais lu cette information avant mon transfert. J’étais donc déçue qu’on me propose un transfert à J3. Pourtant mon fils est né d’un J3…
Ce qu’il faut retenir c’est que (de la même manière qu’il existe une stratégie de stimulation selon votre terrain), il existe une stratégie de transfert selon vos embryons : en fonction du nombre d’embryons, de leur qualité, mais aussi de votre âge, de votre historique, l’équipe médicale ne fera pas les mêmes choix. J3 ou J5, ce n’est pas un jugement sur tes chances. C’est une décision technique.
6.Le transfert embryonnaire
Le transfert, c’est souvent un moment chargé symboliquement. Techniquement, c’est simple, rapide, indolore. On insère un cathéter fin par voix vaginale et on vient déposer l’embryon dans l’utérus. Ça prend quelques minutes.
Mais c’est tellement symbolique. D’ailleurs, souvent, on te remet la photo échographique. On ne voit qu’un point, mais c’est émouvant…
« Vous pouvez vivre normalement maintenant.”
Euh… ça veut dire quoi Madame ? est-ce que ma normalité à moi c’est la normalité moyenne ? qu’est ce je dois faire/manger/boire ? qu’est ce que je ne dois surtout pas faire/manger/boire ?
L’horreur, cette phrase m’a amenée tellement plus de questions que de réponses… Rien n’est normal quand ton cœur est suspendu à un embryon de 3 jours.
Et en même temps, comment le dire autrement ? Médicalement, il n’y a pas de raison de s’aliter. L’embryon ne “tombe” pas. Si tu compares à la conception naturelle, dans la très grande majorité des cas, les femmes ne savent même pas qu’elles ont un petit embryon de quelques jours niché au creux de leur ventre…
C’est pas médical, c’est émotionnel. Mais ces émotions prennent tellement de place… les fameuses montagnes russes de la PMA.
13 jours avant la prise de sang (Bêta HCG)
C’est cette attente-là qui est la plus difficile c’est celle entre le transfert et la prise de sang, le fameux « two weeks wait ». Analyse de chaque sensation. Interprétation du moindre tiraillement. on Googlise/chatgptise tout.
On parle beaucoup des protocoles médicaux. Pas assez de l’après-transfert. Or, vraiment, cette phase peut être la plus éprouvante psychologiquement. Encore plus en solo…
7.Spécificités du parcours PMA solo
Tout ce que j’ai présenté ici est valable pour les couples hétéros, les couples de femmes et les femmes seules. La technique médicale est identique. Mais l’expérience est tellement différente en solo. Quand on décide une PMA en solo, on porte, seule, :
- Le regard social
- Les questions familiales
- La charge financière seule
- La pression du temps biologique
- L’absence de relais émotionnel permanent
Se lancer dans une PMA en tant que femme seule, c’est loin d’être juste un protocole.
C’est un projet de vie structurant, qui va créer un bouleversement identitaire. Et il mérite d’être pensé comme tel.
Combien de temps dure un parcours de PMA solo ?
Un parcours de PMA solo peut durer de quelques mois à plusieurs années.
Tout dépend de ton âge, de ta réserve ovarienne, de ton phénotype (couleurs de cheveux, yeux, peau), de la technique utilisée (insémination ou FIV) et du nombre de tentatives avant l’obtention d’une grossesse évolutive.
Cela dépend aussi du pays. En France, les délais pour obtenir un don de spermatozoïdes sont de 15 à 24 mois, selon les centres et selon la période. Les délais pour bénéficier d’un don d’ovocytes peuvent aller jusqu’à 36 mois. Alors qu’à l’étranger, les délais sont beaucoup plus courts. Si tes examens sont ok, que ton profil gynécologique est simple et que ton phénotype est classique, tu peux commencer ta stimulation dès le cycle suivant…
Réponse de suisse normande, désolée…
8.En résumé
Quand on comprend et quand on anticipe, on subit moins. Plus tu rends les étapes lisibles, plus tu avances avec stabilité. Et moins la peur prend toute la place.
C’est valable pour tout le monde et dans beaucoup de projets. Mais c’est encore plus vrai quand, en plus, on est seul, que le projet est identitaire et qu’il nous fait sortir loin de notre zone de confort…
Alors imagine pour une PMA Solo…
Tu n’as pas besoin de tout maîtriser. L’idée n’est pas de te transformer en experte de la PMA. L’idée c’est juste de comprendre l’essentiel. Pour te préparer, t’adapter, t’aider à décider, et avancer sereinement.
Comprendre la PMA solo, ce n’est pas devenir médecin.
C’est redevenir actrice de ton projet de maternité.
Et une femme qui reprend son pouvoir, ça change tout. ✨
Envie d’aller plus loin dans ta réflexion ?
Réserver un échange